Sistema Respiratorio: Anatomía
El sistema
respiratorio está formado por las estructuras que realizan el intercambio de
gases entre la atmósfera y la sangre. El oxígeno (O2) es introducido dentro del
cuerpo para su posterior distribución a los tejidos y el dióxido de carbono
(CO2) producido por el metabolismo celular, es eliminado al exterior. Además
interviene en la regulación del pH corporal, en la protección contra los agentes
patógenos y las sustancias irritantes que son inhalados y en la vocalización,
ya que al moverse el aire a través de las cuerdas vocales, produce vibraciones
que son utilizadas para hablar, cantar, gritar...... El proceso de intercambio
de O2 y CO2 entre la sangre y la atmósfera, recibe el nombre de respiración
externa. El proceso de intercambio de gases entre la sangre de los capilares y
las células de los tejidos en donde se localizan esos capilares se llama
respiración interna.
vía aérea superior
Figura 1 |
| Gutiérrez, M. (2015). Anatomía del pulmón. Figura 1. Recuperado de: http://pulmonparadummies.blogspot.com.co/2015/09/aerea-superior-e-inferior-en-el-aparato.html |
-
nariz y fosas nasales
Es la parte inicial
del aparato respiratorio, en ella el aire inspirado antes de ponerse en
contacto con el delicado tejido de los pulmones debe ser purificado de
partículas de polvo, calentado y humidificado.
Las
paredes de la cavidad junto con el septo y las 3 conchas, están tapizadas por
la mucosa. La mucosa de la nariz contiene una serie de dispositivos para la
elaboración del aire inspirado.
PRIMERO: Está cubierta
de un epitelio vibrátil cuyos cilios constituyen un verdadero tapiz en el que
se sedimenta el polvo y gracias a la vibración de los cilios en dirección a las
coanas, el polvo sedimentados es expulsado al exterior.
SEGUNDO: La membrana
contiene glándulas mucosas, cuya secreción envuelve las partículas de polvo
facilitando su expulsión y humedecimiento del aire.
TERCERO: El tejido
submucoso es muy rico en capilares venosos, los cuales en la concha inferior y
en el borde inferior de la concha media constituyen plexos muy densos, cuya
misión es el calentamiento y la regulación de la columna de aire que pasa a
través de la nariz. Estos dispositivos descritos están
destinados a la elaboración mecánica del aire, por lo que se denomina REGIÓN
RESPIRATORIA.
En
la parte superior de la cavidad nasal a nivel de la concha superior, existe un
dispositivo para el control del aire inspirado, formando el órgano del
olfato y por eso esta parte interna de la nariz se denomina REGIÓN OLFATORIA;
en ella se encuentran las terminaciones nerviosas periféricas del nervio
olfatorio, las células olfatorias que constituyen el receptor del
analizador olfatorio.
-
faringe
Es
la parte del tubo digestivo y de las vías respiratorias que forma el eslabón
entre las cavidades nasal y bucal por un lado, y el esófago y la laringe por
otro. Se extiende desde la base del cráneo hasta el nivel de las VI - VII
vértebras cervicales.
Esta
dividida en 3 partes:
1. Porción nasal o
rinofaringe.
2. Porción oral u
orofaringe.
3. Porción laríngea o
laringofaringe.
PORCION
NASAL: Desde el punto de vista funcional, es estrictamente respiratorio; a
diferencia de las otras porciones sus paredes no se deprimen, ya que son
inmóviles. La pared anterior está ocupada por las coanas. Está tapizada por una
membrana mucosa rica en estructuras linfáticas que sirve de mecanismo de
defensa contra la infección.
PORCION
ORAL: Es la parte media de la faringe. Tiene función mixta, ya que en
ella se cruzan las vías respiratorias y digestivas. Cobra importancia desde el
punto de vista respiratorio ya que puede ser ocluida por la lengua o
secreciones, provocando asfixia.
PORCION
LARINGEA: Segmento inferior de la faringe, situado por detrás de la
laringe, extendiéndose desde la entrada a esta última hasta la entrada al
esófago. Excepto durante la deglución, las paredes anterior y posterior
de este segmento, están aplicadas una a la otra, separadandose únicamente para
el paso de los alimentos.
- laringe
Es
un órgano impar, situado en la región del cuello a nivel de las IV, V y VI
vértebras cervicales. Por detrás de la laringe se encuentra la faringe, con la
que se comunica directamente a través del orificio de entrada en la laringe, el
ADITO DE LA LARINGE, por debajo continúa con la tráquea.
Esta
constituido por una armazón de cartílagos articulados entre sí y unidos por
músculos y membranas. Los principales cartílagos son 5:
· Tiroide.
· Epiglotis.
· Aritenoideos (2).
A
la entrada de la laringe se encuentra un espacio limitado que recibe el nombre
de GLOTIS. Cerrando la glotis se encuentra un cartílago en forma de lengüeta
que recibe el nombre de EPIGLOTIS y que evita el paso de líquidos y alimentos
al aparato respiratorio durante la deglución y el vómito, si permanece abierto
se produce la bronco aspiración.
La
laringe en su interior presenta un estrechamiento, producido por 4 repliegues,
dos a cada lado, denominándose cuerdas vocales superiores e inferiores, encargadas
de la fonación.
-
traquea
Es
la prolongación de la laringe que se inicia a nivel del borde inferior de la VI
vértebra cervical y termina a nivel del borde superior de la V vértebra
torácica, donde se bifurca, en el mediastino, en los dos bronquios.
Aproximadamente
la mitad de la tráquea se encuentra en el cuello mientras que el resto es
intratorácico. Consta de 16 a 20 anillos cartilaginosos incompletos (cartílagos
traqueales) unidos entre sí por un ligamento fibroso denominándose ligamentos
anulares. La pared membranosa posterior de la tráquea es aplanada y contiene
fascículos de tejido muscular liso de dirección transversal y longitudinal que
aseguran los movimientos activos de la tráquea durante la respiración, tos, etc.
La
mucosa está tapizada por un epitelio vibrátil o cilios (excepto en los pliegues
vocales y región de la cara posterior de la epiglotis) que se encuentra en
movimiento constante para hacer ascender o expulsar las secreciones o cuerpos
extraños que puedan penetrar en las vías aéreas.
El
movimiento ciliar es capaz de movilizar grandes cantidades de material pero no
lo puede realizar sin una cubierta de mucus. Si la secreción de mucus es
insuficiente por el uso de atropina o el paciente respira gases secos, el
movimiento ciliar se detiene. Un Ph < 6.4 o > de 8.0 lo suprime.
vía aérea inferior
Figura 2
 | |
|
- bronquios y sus ramificaciones
A nivel de la
IV vértebra torácica la tráquea se divide en los bronquios principales, derecho
e izquierdo. El lugar de la división de la tráquea en dos bronquios recibe el
nombre de bifurcación traqueal. La parte interna del lugar de la bifurcación
presenta un saliente semilunar penetrante en la tráquea, la CARINA TRAQUEAL.
Los
bronquios se dirigen asimétricamente hacia los lados, el bronquio derecho es
más corto (3 cm), pero más ancho y se aleja de la tráquea casi en ángulo
obtuso, el bronquio izquierdo es más largo (4 - 5 cm), más estrecho y más
horizontal. Lo que explica que los cuerpos extraños, tubos endotraqueales y
sondas de aspiración tiendan a ubicarse más frecuentemente en el bronquio
principal derecho. En los niños menores de 3 años el ángulo que forman los dos
bronquios principales en la Carina, es igual en ambos lados.
El
número de cartílagos del bronquio derecho es de 6 a 8 y el bronquio izquierdo
de 9 a 12. Los cartílagos se unen entre sí mediante los ligamentos anulares
traqueales.
Al
llegar los bronquios a los pulmones, penetran en ellos por el HILIO PULMONAR,
acompañado de vasos sanguíneos, linfáticos y nervios, iniciando su
ramificación. El bronquio derecho se divide en 3 ramas ( superior, media e
inferior), mientras que el izquierdo se divide en 2 ramas (superior e inferior).
En
el interior de los pulmones cada una de estas ramas se divide en bronquios de
menos calibre, dando lugar a los llamados BRONQUIOLOS, que se subdividen
progresivamente en BRONQUIOLOS de 1ero, 2do y 3er orden, finalizando en el
bronquiolo terminal, bronquiolo respiratorio, conducto alveolar, sacos
alveolares y atrios.
A
medida de la ramificación de los bronquios va cambiando la estructura de sus
paredes. Las primeras 11 generaciones tienen cartílagos como soporte principal
de su pared, mientras que las generaciones siguientes carecen de el.
Figura 3
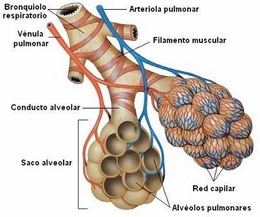 |
| Carmona, M. (2013). Aparato respiratorio. Figura 3. Recuperado de: http://aparatorespiratorio3a.blogspot.com.co/2013/05/conducto-alveolar-y-alveolo.html |
-pulmones
El pulmón es un
órgano par, rodeado por la pleura.
El
espacio que queda entre ambos recesos pleurales, se denomina MEDIASTINO,
ocupado por órganos importantes como el corazón, el timo y los grandes vasos.
Por
otra parte el DIAFRAGMA es un músculo que separa a los pulmones de los órganos
abdominales.
Cada
pulmón tiene forma de un semicono irregular con una base dirigida
hacia abajo y un ápice o vértice redondeado que por delante
rebasa en 3 - 4 cm el nivel de la I costilla o en 2 - 3 cm el nivel de la
clavícula, alcanzando por detrás el nivel de la VII vértebra cervical. En el
ápice de los pulmones se observa un pequeño surco (surco subclavicular), como
resultado de la presión de la arteria subclavia que pasa por ese lugar.
En
el pulmón se distinguen 3 caras:
· Cara diafragmática.
· Cara costal.
· Cara media (se encuentra el hilio del
pulmón a través del cual penetra los bronquios y la arteria pulmonar, así como
los nervios y salen las dos venas pulmonares y los vasos linfáticos,
constituyendo en su conjunto la raíz del pulmón).
El pulmón derecho es
más ancho que el izquierdo, pero un poco más corto y el pulmón izquierdo, en la
porción inferior del borde anterior, presenta la incisura cardiaca.
Los
pulmones se componen de lóbulos; el derecho tiene 3 (superior, medio e
inferior) y el izquierdo tiene 2 (superior e inferior).Cada lóbulo pulmonar
recibe una de las ramas bronquiales que se dividen en segmentos, los que a su
vez están constituidos por infinidad de LOBULILLOS PULMONARES. A cada lobulillo
pulmonar va a para un bronquiolo, que se divide en varias ramas y después de
múltiples ramificaciones, termina en cavidades llamadas ALVEOLOS PULMONARES.
Los alvéolos
constituyen la unidad terminal de la vía aérea y su función fundamental es el
intercambio gaseoso. Tiene forma redondeada y su diámetro varía en la
profundidad de la respiración.
Los
alvéolos se comunican entre sí por intermedio de aberturas de 10 a 15 micras de
diámetro en la pared alveolar que recibe el nombre de POROS DE KOHN y que
tienen como función permitir una buena distribución de los gases entre los
alvéolos, así como prevenir su colapso por oclusión de la vía aérea pulmonar.
Figura 4
 |
| Asgalla, M. (2011). Segmentación pulmonar. Figura 4. Recuperado de: https://mariearg.wordpress.com/2011/04/26/segmentacion-pulmonar/ |
sistema respiratorio: fisiología
La
función principal del Aparato Respiratorio es la de aportar al organismo el
suficiente oxígeno necesario para el metabolismo celular, así como eliminar el
dióxido de carbono producido como consecuencia de ese mismo metabolismo.
El
Aparato Respiratorio pone a disposición de la circulación pulmonar el oxígeno
procedente de la atmósfera, y es el Aparato Circulatorio el que se encarga de
su transporte (la mayor parte unido a la hemoglobina y una pequeña parte
disuelto en el plasma) a todos los tejidos donde lo cede, recogiendo el dióxido
de carbono para transportarlo a los pulmones donde éstos se encargarán de su
expulsión al exterior.
El
proceso de la respiración puede dividirse en cuatro etapas mecánicas
principales:
1. VENTILACIÓN PULMONAR: significa
entrada y salida de aire entre la atmósfera y los alvéolos pulmonares.
2. PERFUSIÓN PULMONAR: permite
la difusión del oxígeno y dióxido de carbono entre alvéolos y sangre.
3. TRANSPORTE: de oxígeno y
dióxido de carbono en la sangre y líquidos corporales a las células y viceversa,
debe realizarse con un gasto mínimo de energía.
REGULACIÓN DE LA
VENTILACIÓN
VENTILACIÓN PULMONAR.
Se
denomina Ventilación pulmonar a la cantidad de aire que entra o sale del pulmón
cada minuto. Si conocemos la cantidad de aire que entra en el pulmón en cada
respiración (a esto se le denomina Volumen Corriente) y lo multiplicamos por la
frecuencia respiratoria, tendremos el volumen / minuto.
Volumen
minuto = Volumen corriente x Frecuencia respiratoria
PRESIONES NORMALES DE
OXIGENO EN EL AIRE ATMOSFÉRICO
La
presión se mide en varias unidades como: cm de agua, kilopascales, mmHg.
Si
se toma como referencia el cm de agua, esto significa:
La
presión que ejerce el agua en un cilindro que tiene un cm de alto sobre una
superficie de un cm cuadrado = 1 cm de H2O.
La
equivalencia en kilopascales (kpa) o mmHg es:
· 1
cm de H2O = 0.1 Kpa.
· 1
cm de H2O = 0.73 mmHg.
La
presión atmosférica, también denominada presión barométrica (PB), oscila
alrededor de 760 mmHg a nivel del mar. El aire atmosférico se
compone de una mezcla de gases, los más importantes, el Oxígeno y el Nitrógeno.
Si
conocemos la concentración de un gas en el aire atmosférico, podemos conocer
fácilmente a la presión en que se encuentra dicho gas en el aire. Como ejemplo
vamos a suponer que la concentración de Oxígeno es del 21%.
La Fracción de
O2 (FO2) = 21% = 21/100 = 0,21
(por
cada unidad de aire, 0,21 parte corresponde al O2)
Recordemos
que el O2 pasa de los alvéolos a los capilares pulmonares, y
que el CO2 se traslada en sentido opuesto simplemente mediante
el fenómeno físico de la difusión. El gas se dirige desde la región donde se
encuentra más concentrado a otra de concentración más baja. Cuando la presión
del O2 en los alvéolos desciende hasta cierto valor, la sangre
no podrá enriquecerse lo bastante de O2 como para satisfacer
las necesidades del organismo, y con ello la demanda de O2 del
cerebro no estará suficientemente cubierta, con lo que aparece el llamado
" Mal de montaña ", con estados nauseosos, cefalalgia e ideas
delirantes.
El
aire entra en el pulmón durante la inspiración, y esto es posible porque se
crea dentro de los alvéolos una presión inferior a la presión
barométrica, y el aire como gas que es, se desplaza de las zonas de mayor
presión hacia las zonas de menor presión. Durante la espiración, el aire sale
del pulmón porque se crea en este caso una presión superior a la atmosférica
gracias a la elasticidad pulmonar.
De todo el aire que entra en los pulmones en cada respiración, solo una parte
llega a los alvéolos. Si consideramos un Volumen Corriente (Vc) de 500 cc en
una persona sana, aproximadamente 350 ml llegarán a los alvéolos y 150 ml se
quedarán ocupando las vías aéreas. Al aire que llega a los alvéolos se le
denomina VENTILACION ALVEOLAR, y es el que realmente toma parte en el
intercambio gaseoso entre los capilares y los alvéolos.
Al
aire que se queda en las vías aéreas, se le denomina VENTILACIÓN DEL ESPACIO
MUERTO, nombre que le viene al no tomar parte en el intercambio gaseoso. A la
ventilación alveolar también se denomina ventilación eficaz.
El
espacio muerto se divide en:
1. ESPACIO MUERTO ANATOMICO: Se extiende desde las fosas nasales,
pasando por la boca, hasta el bronquiolo terminal. El volumen de este espacio
es de 150 ml (VD).
2. ESPACIO MUERTO FISIOLOGICO: Es igual al anatómico en el sujeto normal.
Solo en condiciones patológicas (enfisema, etc.), es distinto al anatómico y
comprende los alvéolos que están hiperinsuflados y el aire de los alvéolos
están ventilados pero no perfundidos.
3. ESPACIO MUERTO MECANICO: Es aquel espacio que se agrega al anatómico
producto de las conexiones de los equipos de ventilación artificial o de
anestesia.
El
espacio muerto puede aumentar con la edad por pérdida de elasticidad al igual
que durante el ejercicio y disminuir cuando el individuo adopta el decúbito.
Aplicando
la formula que ya conocemos, con una PB = 760 mmHg, y una FO2 (Fracción
de oxígeno) del 20,9 %, tenemos una PO2 atmosférico de 152
mmHg. Sin embargo cuando el aire penetra en las vías aéreas, se satura de
vapor de agua que se desprende constantemente de las mucosas de las vías
aéreas. A una temperatura corporal de 37ºC, este vapor de agua es un nuevo gas
que tiene una presión constante de 47 mmHg. Como la presión dentro de las vías
aéreas una vez que cesa el momento inspiratorio es igual a la presión
barométrica, la adición de este nuevo gas hace descender proporcionalmente las
presiones parciales de los otros gases (oxígeno y nitrógeno). La
fórmula para hallar la presión del oxígeno en las vías aéreas será la siguiente:
· PIO2 =
(PB – P vapor de agua) x FIO2
· PIO2 =
(760 mmHg – 47 mmHg) x 0,20.9
· PIO2 =
149 mmHg
· PIO2 =
Presión inspirada de O2
· FIO2 =
Fracción inspirada de O2
MECÁNICA DE LA
VENTILACIÓN PULMONAR
En
la respiración normal, tranquila, la contracción de los músculos respiratorios
solo ocurre durante la inspiración (proceso activo) y la espiración es un
proceso completamente pasivo, causado por el retroceso elástico de los pulmones
y de las estructuras de la caja torácica.
En
consecuencia, los músculos respiratorios normalmente solo trabajan para causar
la inspiración y no la espiración. Los pulmones pueden dilatarse y contraerse
por:
1. Por movimiento hacia arriba y abajo
del diafragma, alargando o acortando la cavidad torácica.
2. Por elevación y depresión de las
costillas, aumentando y disminuyendo el diámetro A - P de la misma cavidad.
MÚSCULOS
INSPIRATORIOS MÁS IMPORTANTES:
· Diafragma
· Intercostales
externos
· Esternocleidomastoidéo
MÚSCULOS ESPIRATORIOS
MÁS IMPORTANTES:
· Abdominales
· Intercostales
internos
TENDENCIA DE LOS
PULMONES AL REBOTE Y PRESION INTRA-PLEURAL:
Los
pulmones tienen tendencia elástica continua a estar en colapso y por tanto a
apartarse de la pared torácica, esto está producido por 2 factores:
1. Numerosas fibras elásticas que se
estiran al hincharse los pulmones y por tanto intentan acortarlos.
2. La tensión superficial del líquido que
reviste los alvéolos también producen una tendencia elástica continua de estos
para estar en colapso (es la más importante). Este efecto es producido por la
atracción intermolecular entre las moléculas de superficie del líquido
alveolar; esto es, cada molécula tira de la siguiente continuamente tratando de
producir el colapso del pulmón. La tendencia total al colapso de los
pulmones puede medirse por el grado de presión negativa en los espacios
interpleurales necesarios para evitar el colapso pulmonar (presión
intrapleural), que normalmente es de - 4 mmHg.
SUSTANCIA TENSOACTIVA
(SURFACTANTE)
Hay
células secretorias de agente tensoactivo que secretan la mezcla de
lipoproteínas llamada así (Neumocitos Granulosos de tipo II), que son partes
componentes del epitelio alveolar, cuando no existe esta sustancia, la
expansión pulmonar es extremadamente difícil, dando lugar a atelectasias y al
Síndrome de la Membrana Hialina o Síndrome de Dificultad Respiratoria en el
Recién Nacido, fundamentalmente si son prematuros. Esto evidencia la
importancia del surfactante.
También
es importante destacar el papel del surfactante para prevenir la acumulación de
líquido en los alvéolos. La tensión superficial del líquido en los alvéolos no
solo tiende a colapsarlos, sino también a llevar el líquido de la pared
alveolar a su interior. Cuando hay cantidades adecuadas de tensoactivo los
alvéolos se mantienen secos.
ADAPTABILIDAD
PULMONAR (COMPLIANCE).
Es
la facilidad con que los pulmones se dejan inflar en relación a la presión de
inflación. Esto significa que cada vez que la presión alveolar aumenta en 1 cm
de H2O, los pulmones se expanden 130 ml
FACTORES QUE CAUSAN
DISTENSIBILIDAD ANORMAL:
· Estados que produzcan destrucción o
cambios fibróticos o edematosos de tejido pulmonar o que bloquee los alveolos.
· Anormalidades que reduzca la
expansibilidad de la caja torácica (xifosis, escoliosis intensa) y otros
procesos limitantes (pleuritis fibrótica o músculos paralizados y fibróticos,
etc.).
VOLÚMENES PULMONARES:
Para facilitar la descripción de los acontecimientos durante la ventilación
pulmonar, el aire en los pulmones se ha subdividido en diversos puntos del
esquema en 4 volúmenes diferentes y 4 capacidades diferentes:
A. VOLUMEN CORRIENTE (Vt) O VOLUMEN
TIDAL: es el volumen de aire inspirado o espirado durante cada
ciclo respiratorio, su valor normal oscila entre 500 - 600 ml en el varón
adulto promedio. Su calculo se logra multiplicando un valor en mililitros que
oscila entre 5 - 8 por los Kg. de peso.
B. VOLUMEN DE RESERVA INSPIRATORIA
(VRI): volumen de aire máximo que puede ser inspirado después de
una inspiración normal.
C. VOLUMEN DE RESERVA EXPIRATORIA
(VRE): volumen de aire máximo que puede ser expirado en espiración
forzada después del final de una espiración normal.
D. VOLUMEN RESIDUAL (VR): volumen
de aire que permanece en el pulmón después de una expiración máxima.
CAPACIDADES
PULMONARES:
A. CAPACIDAD VITAL (CV): equivale
al VRI + VT + VRE.
B. CAPACIDAD INSPIRATORIA (CI): equivale
al VT + VRI. Esta es la cantidad de aire que una persona puede respirar
comenzando en el nivel de espiración normal y distendiendo sus pulmones a
máxima capacidad.
C. CAPACIDAD FUNCIONAL RESIDUAL
(CFR): equivale al VRE + VR. Es la cantidad de aire que permanece
en los pulmones al final de una espiración normal.
D. CAPACIDAD PULMONAR TOTAL (CPT): es
el volumen máximo al que pueden ampliar los pulmones con el mayor esfuerzo
inspiratorio posible, es igual a CV + VR.
PERFUSIÓN PULMONAR O
RIEGO SANGUÍNEO PULMONAR.
Se
denomina así al riego sanguíneo pulmonar. La circulación pulmonar se inicia en
el
VENTRICULO
DERECHO, donde nace la Arteria Pulmonar. Esta arteria se divide en dos ramas
pulmonares, cada una de ellas se dirige hacia un pulmón. Estas ramas pulmonares
se van dividiendo a su vez en ramas más pequeñas para formar finalmente
el lecho capilar que rodea a los alvéolos, siendo éste en su comienzo arterial
y luego venoso. Del lecho venoso parte la circulación venosa que termina en las
cuatro venas pulmonares, las cuales desembocan en la Aurícula Izquierda.
A
continuación veremos la presión en que se encuentran el O2 y el
CO2 en la sangre en los distintos compartimentos:
SISTEMA
VENOSO: (Po2: 40 mmHg, Pco2: 45 mmHg)
Cuando
esta sangre se pone en contacto con el alvéolo, como en éste las presiones de
oxígeno son más elevadas ( PAO2 =109 mmHg) el O2 pasa
desde el espacio alveolar al capilar intentando igualar las presiones.
Simultáneamente ocurre lo contrario con el CO2, siendo la presión
mayor en la sangre venosa, tiende a pasar al alvéolo para compensar las
presiones.
CAPILAR
VENOSO ALVEOLAR: (Po2: 109 mmHg, Pco2: 40 mmHg).
Como
quiera que el Aparato Respiratorio no es totalmente " perfecto ",
existe territorios en él en que determinado número de capilares no se pone en
contacto con los alvéolos, y esto hace que la sangre pase directamente con las
mismas presiones con las que llegó al pulmón hasta el ventrículo
izquierdo, y aquí se mezclará toda la sangre, aquella que ha podido ser bien
oxigenada y aquella otra que por múltiples razones no se ha enriquecido
adecuadamente de O2. Entonces, en la gasometría que realizamos a
cualquier arteria sistémica, la PO2 es inferior a la
considerada a la salida de la sangre del territorio capilar pulmonar, por ser
la media de las presiones de todos los capilares pulmonares, lo que conforma
las presiones arteriales sistémicas. Por tanto podemos considerar una
gasometría arterial normal a la que cumpla con las siguientes presiones y Ph:
· Ph
............... entre ......... 7,35 y 7,45
· PO2
.............. entre ......... 85 y 100 mmHg.
· PCO2
............. entre ......... 35 y 45 mmHg.
Es
importante señalar que al contrario de la circulación sistémica, las presiones
existentes en la circulación pulmonar son más bajas, por lo que también es
considerada como un CIRCUITO DE BAJAS PRESIONES, ya que el ventrículo derecho
no necesita elevar sus presiones para enviar la sangre más allá de los hilios
pulmonares.
Cuando
la presión arterial pulmonar sistólica excede de 30 mmHg y la presión media de
la arteria pulmonar es superior a 15 mmHg, estamos en presencia de un estado de
HIPERTENSION PULMONAR. Estas mediciones se hacen mediante el cateterismo, en
ausencia de este, el único indicador es el reconocimiento clínico.
DISTRIBUCION
DE LA VENTILACION PULMONAR:
La
ventilación alveolar también sufre irregularidades en su distribución en las
distintas zonas del pulmón debido a la acción de la gravedad, por lo que el
mayor peso del órgano recae sobre sus porciones basales, condicionando una
disminución de la presión negativa intrapleural a ese nivel, lo que provoca el
hecho que en reposo, los alvéolos de la zona basal del pulmón estén reducidos
de tamaño.
No
obstante, durante la inspiración, estos reciben mayor aereación debido a las
características especiales de la dinámica respiratoria, pero de todas formas
las diferencias son más evidentes en relación a la perfusión.
DISTRIBUCIÓN
DE LA PERFUSIÓN PULMONAR:
Como
en condiciones normales el ventrículo derecho solo necesita bajas presiones
para expulsar un gran volumen de sangre a corta distancia, la distribución de
la misma no es uniforme y esa irregularidad está relacionada con la posición
del sujeto, el volumen minuto del ventrículo derecho y la resistencia que
pueden ofrecer los vasos en determinadas áreas del pulmón.
Los
factores hidrostáticos juegan un papel importante y así, cuando el individuo
está en posición erecta, las presiones en los vértices pulmonares serán
menores, es decir, que la perfusión aquí está disminuida; sin embargo, en las
zonas medias ( a nivel de los hilios pulmonares) la sangre llega a los
capilares con la misma presión que tiene la arteria pulmonar, mientras que en
las bases ocurre un fenómeno inverso a las zonas apicales, pues las presiones
de la arteria pulmonar, se ve potencializada por la acción de la gravedad y sus
efectos se suman, es decir, que la perfusión en la parte baja del pulmón está
aumentada.
RELACIÓN
VENTILACIÓN - PERFUSIÓN NORMAL (VA/Q):
Ya
hemos visto la forma en que llega el aire a los pulmones con el fin de que los
alvéolos estén bien ventilados pero no basta con esto, es necesario que el
parénquima pulmonar disfrute de una buena perfusión para lograr una buena
oxigenación de los tejidos.
Así
pues es necesario que los alvéolos bien ventilados dispongan de una buena
perfusión, y los alvéolos bien perfundidos dispongan de una buena ventilación.
A esto se le denomina relación ventilación-perfusión normal.
Si
no existiera diferencia entre ventilación alveolar (VA) y perfusión (Q), es
decir, si todos los alvéolos fueran equitativamente ventilados y perfundidos,
el intercambio de gases sería igual a 1, pero las alteraciones que se señalarán
modificarán este resultado.
Si
tenemos en cuenta que en el individuo en posición erecta los alvéolos apicales
se encuentran a unos 10 cm por encima del hilio pulmonar, sabremos que en ellas
la presión media (PM) de la sangre será 10 cm de H2O menor que la PM de la arteria
pulmonar, pues será la presión consumida en su ascenso vertical hacia el
vértice pulmonar, es decir, que si a nivel de la arteria pulmonar la PM es de
20 cm de H2O (aproximadamente 15 mmHg), a nivel del capilar apical la PM será
de 10 cm de H2O, sin embargo aunque el riego sanguíneo en esta zona es menor,
estos alvéolos son precisamente de mayor tamaño (más ventilados que
perfundidos), lo que condiciona que una parte del aire alveolar no entre en
contacto con el capilar pulmonar, creándose un incremento del espacio muerto
fisiológico, aquí la VA/Q será >1.
A
nivel de la zona media del pulmón, la situación es diferente, donde se logra un
equilibrio perfecto de VA/Q pues en ella el intercambio gaseoso es normal (los
alvéolos son también ventilados como perfundidos) y la relación VA/Q =1.
Y
a nivel de los segmentos basales, por haber un mayor aporte de sangre y por
efecto de la gravedad, las presiones sanguíneas aumentan en unos 10 cm de H2O
por encima de la presión media de la arteria pulmonar, es decir que en estos
segmentos la perfusión es mayor y las presiones de la sangre a nivel capilar
podrá alcanzar unos 30 cm de H2O y aunque los alvéolos son más ventilados que
en el resto del pulmón, no son aereados en correspondencia con el aumento de la
perfusión (son menos ventilados que perfundidos), por tanto la relación VA/Q
será <1, por lo que la ventilación de los alvéolos basales es insuficiente
para el volumen de sangre que atraviesan sus capilares y por este motivo, parte
de ella queda sin intercambiar gases con el aire alveolar.
A
este fenómeno se le denomina SHUNT INTRAPULMONAR o CORTOCIR-CUITO PULMONAR, es
decir, que en condiciones normales, una pequeña parte de la sangre que llega a
la aurícula izquierda, después de haber atravesado los pulmones, no va
totalmente saturada de oxígeno.
En
decúbito estas irregularidades son menos intensas pues, aunque la perfusión sea
mayor en las zonas posteriores de todo el pulmón, la distancia en altura para
que la sangre alcance los capilares de la zona anterior, será menor y por tanto
será mejor irrigada.
DIFUSIÓN PULMONAR:
Se
denomina de tal forma al paso de gases a través de la membrana alveolo-capilar
desde las zonas de mayor concentración de gases a la de menor. Esta
membrana recibe el nombre de UNIDAD FUNCIONAL RESPIRATORIA.
El
proceso de difusión está favorecido por las características anátomo-funcionales
del tejido pulmonar.
· El
capilar está en íntimo contacto con la pared alveolar reduciendo al mínimo el
tejido intersticial.
· Los
capilares forman una red muy amplia que rodea totalmente el alvéolo, por lo que
algunos autores lo identifican como una verdadera película de sangre que lo
recubre.
· El
paso de la sangre por la pared alveolar dura el tiempo necesario para que la
transferencia de gases resulte efectiva.
· La
membrana pulmonar es lo suficientemente delgada como para que sea fácilmente
atravesada por los gases.
En
condiciones normales, esta membrana es tan delgada que no es obstáculo para el
intercambio, los glóbulos rojos a su paso por la zona del capilar en contacto
con el alvéolo, lo hacen de uno en uno debido a la extrema delgadez del
capilar, y antes que haya sobrepasado el primer tercio de este territorio, ya
se ha realizado perfectamente el intercambio gaseoso, pero en algunas
enfermedades pulmonares como el SDRA, esta membrana se altera y dificulta
el paso de gases, por tanto los trastornos de la difusión son otra causa de
hipoxemias.
FACTORES QUE AFECTAN
LA DIFUSION A TRAVES DE LA MEMBRA-NA RESPIRATORIA:
1. ESPESOR DE LA MEMBRANA: puede ser afectado por la presencia de
líquido (edema) en el espacio alveolar o intersticial. También se afecta por
fibrosis pulmonar. La rapidez de difusión a través de la membrana, será
inversamente proporcional al espesor de la misma.
2. SUPERFICIE DE LA MEMBRANA: puede estar disminuida como ocurre en el
enfisema, donde la ruptura de tabiques alveolares condicionan bulas que se
comportan como grandes cavidades mucho más amplia que los alvéolos, pero con
reducción del área de membrana.
3. COEFICIENTE DE DIFUSION DEL GAS: para la
transferencia de cada gas depende de la solubilidad de cada uno de ellos y de
su peso molecular. La capacidad de difusión de la membrana respiratoria es
similar a la del agua, por tanto el CO2 es 20 veces más di fusible que el O2 y
este 2 veces más rápido que el N2. La lesión progresiva de la membrana se
traduce por disminución de la capacidad de transportar O2 hacia la sangre,
constituyendo un problema mayor que la capacidad menor de transportar CO2 hacia
el alvéolo.
4. GRADIENTE DE PRESIONES ENTRE LOS GASES EXISTENTES A AMBOS LADOS DE
LA MEMBRANA: La presión parcial está determinada por el número
de moléculas que chocan contra la superficie de la membrana a ambos lados de
ella, lo que significa la tendencia de cada gas de atravesar la membrana. Los
gases siempre se trasladarán de la zona de mayor presión a la de menor presión.
La difusión se establece en virtud de los gradientes de presiones, es decir, de
las distintas concentraciones de los gases según los diferentes sitios,
proporcionando su movimiento desde las zonas de mayor concentración a las de
menor concentración.
TRANSPORTE DE OXÍGENO:
Figura 5
Figura 5
Por
este motivo, un paciente puede tener una gasometría normal, pero si presenta
una anemia importante (disminuye el número de transportadores del O2),
la cantidad de O2 que reciben sus tejidos no es suficiente.
Por
ejemplo, 1g de Hb puede combinarse químicamente o asociarse con 1.39 ml de O2,
por lo que en 100 ml de sangre, que contiene 15g de Hb, esta puede combinarse
químicamente con 20 ml de O2, aunque esto dependerá de la presión parcial del
O2 en la sangre. Los tejidos consumen 5 ml por 100ml, por lo que para un
volumen sanguíneo de 5 l se consumirán 250 ml de O2 aproximadamente. Si el
total de O2 de la sangre es de 1000 ml, en caso de paro cardíaco, este será
consumido en solo 4 min, por lo que solo tenemos ese margen para restablecer la
circulación sin que quede daño cerebral, lógicamente en dependencia con el
estado previo del paciente.
Otro
factor a tener en cuenta es la función cardiaca. Si existe una insuficiencia
cardiaca, la corriente sanguínea se va a tornar lenta, se formarán zonas
edematosas y con ello el oxígeno que llegará a los tejidos será posiblemente
insuficiente para el adecuado metabolismo tisular.
En
resumen, para que el oxígeno llegue en cantidad suficiente a los tejidos, se
tienen que dar tres condiciones indispensables:
a. Normal
funcionamiento pulmonar
b. Cantidad
normal de hemoglobina en la sangre
c. Normal
funcionamiento del corazón y circulación vascular
Cualquier
alteración en una de estas condiciones, va a poner en marcha un intento de
compensación por parte de las demás, así una disminución de la hemoglobina se
intentará compensar con un aumento de la frecuencia cardiaca y respiratoria,
etc.
Existen
otras muchas causas que dificultan un transporte adecuado de oxígeno,
pero las citadas anteriormente son las más importantes.
TRANSPORTE
DE CO2:
En
condiciones de reposo normal se transportan de los tejidos a los pulmones con
cada 100 ml de sangre 4 ml de CO2. El CO2 se transporta en la sangre de 3
formas:
1. Disuelto
en el plasma.
2. E
forma de Carbaminohemoglobina.
3. Como
bicarbonato.
REGULACIÓN DE LA
RESPIRACIÓN:
El
sistema nervioso ajusta el ritmo de ventilación alveolar casi exactamente a las
necesidades del cuerpo, de manera que la presión sanguínea de oxígeno (Po2) y
la de dióxido de carbono (Pco2) difícilmente se modifica durante un ejercicio
intenso o en situaciones de alarma respiratoria, estos mecanismos de regulación
son el NERVIOSO (CENTRO RESPIRATORIO) y el QUIMICO.
CENTRO
RESPIRATORIO:
Compuesto
por varios grupos muy dispersos de neuronas localizadas de manera bilateral en
el bulbo raquídeo y la protuberancia anular.
Se
divide en 3 acúmulos principales de neuronas:
1. GRUPO RESPIRATORIO DORSAL: Localizado en la porción dorsal del bulbo,
que produce principalmente la inspiración (función fundamental).
2. GRUPO RESPIRATORIO VENTRAL: Localizado en la porción rectolateral del
bulbo, que puede producir espiración o inspiración según las neuronas del grupo
que estimulen.
3. CENTRO NEUMOTAXICO: Localizado en ubicación dorsal en la parte
superior de protuberancia, que ayuda a regular tanto la frecuencia como el
patrón de la respiración.
En
los pulmones existen receptores que perciben la distensión y la compresión;
algunos se hayan localizados en la pleura visceral, otros en los bronquios,
bronquiolos e incluso en los alvéolos. Cuando los pulmones se distienden los
receptores transmiten impulsos hacia los nervios vagos y desde éstos hasta el
centro respiratorio, donde inhiben la respiración. Este reflejo se denomina
reflejo de HERING - BREUER y también incrementa la frecuencia respiratoria a
causa de la reducción del período de la inspiración, como ocurre con las
señales del centro neumotáxico.
Sin
embargo este reflejo no suele activarse probablemente hasta que el volumen se
vuelve mayor de 1.5 litros aproximadamente. Así pues, parece ser más bien un
mecanismo protector para prevenir el hinchamiento pulmonar excesivo en vez de
un ingrediente importante de la regulación normal de la ventilación.
REGULACIÓN
QUÍMICA:
El
objetivo final de la respiración es conservar las concentraciones adecuadas de
oxígeno, dióxido de carbono e hidrógeno en los líquidos del organismo.
El
exceso de CO2 o de iones hidrógeno afecta la respiración principalmente por un
efecto excitatorio directo en el centro respiratorio en sí, QUIMIORRECEPTOR
CENTRAL, que determina una mayor intensidad de las señales inspiratorias y
espiratorias a los músculos de la respiración. El aumento resultante de la
ventilación aumenta la eliminación del CO2 desde la sangre, esto elimina
también iones hidrógeno, porque la disminución del CO2 disminuye también el
ácido carbónico sanguíneo.
El
O2 no parece tener efecto directo importante en el centro respiratorio del
cerebro para controlar la respiración.
Los
QUIMIORRECEPTORES PERIFÉRICOS se encuentran localizados en los cuerpos carotídeo
y aórtico, que a su vez transmiten señales neuronales apropiadas al centro
respiratorio para controlar la respiración.
CAUSAS
DE DEPRESIÓN DEL CENTRO RESPIRATORIO:
1. Enfermedades
cerebrovasculares.
2. Edema
cerebral agudo.
3. Anestesia
o narcóticos.
CIANOSIS CENTRAL Y
CIANOSIS PERIFÉRICA:
Es
importante, diferenciar claramente los conceptos de cianosis central y cianosis
periférica, porque diferentes son también las importantes decisiones
terapéuticas, especialmente en los enfermos bajo VM.
Cianosis
(del griego Kyanos = Azul) es la coloración azul de la mucosa y la piel, como
consecuencia de un aumento de la hemoglobina reducida (no se encuentra
combinada con el O2) por encima del valor absoluto de 5 gr por 100
ml, o lo que es lo mismo, cuando la cantidad de hemoglobina que transporta
oxígeno ha disminuido considerablemente.
En
el caso de la llamada CIANOSIS CENTRAL, la disminución del oxígeno que
transporta la hemoglobina, se debe a enfermedad pulmonar o anomalías congénitas
cardiacas (shunt anatómico, etc.), las extremidades suelen estar calientes y
tienen buen pulso.
En
el caso de CIANOSIS PERIFÉRICA, la hemoglobina se satura normalmente en el
pulmón, pero la corriente circulatoria en la periferia es muy lenta o escasa, y
suele ser secundaria a fenómenos locales como vasoconstricción por frío,
oclusión arterial o venosa, disminución del gasto cardíaco, shock, etc. Las
extremidades suelen estar frías y el pulso imperceptible o filiforme.
Tanto
una como otra se observa mejor en las zonas distales del cuerpo (pies, manos,
labios, pabellones auriculares, etc.), su significado es totalmente
distinto y su confusión un grave error.
HIPOVENTILACIÓN e
HIPERVENTILACIÓN:
Estos
son conceptos que deben quedar claros. Son conceptos gasométricos y no
clínicos. La hipoventilación equivale a una ventilación pulmonar pobre, de
forma tal que no se puede eliminar el suficiente CO2, lo cual
conlleva a una acumulación del mismo y se traduce en una gasometría arterial
donde la PCO2 está por encima de 45 mmHg.
Hablamos
de hiperventilación cuando la ventilación pulmonar es excesiva, de manera que
se eliminan enormes cantidades de CO2, traducido gasométricamente en
una disminución de la PCO2arterial por debajo de 35 mmHg.
Por
lo tanto solo hablaremos de hiperventilación ó hipoventilación cuando
obtengamos los resultados de la PCO2 mediante una gasometría
arterial, o la PET CO2 (Presión Espiratoria Total del CO2), que
mediante el capnógrafo, podemos obtener de forma incruenta en pacientes
sometidos a la VM.
La
taquipnea y la bradipnea son síntomas clínicos que con frecuencia se asocian a
la hipoventilación e hiperventilación, pero no siempre es así.
Algunos libros sobre el sistema respiratorio
Fisioterapia sistema respiratorio y cardiovascular
Fisioterapia respiratoria
Fisiología respiratoria: Principios Básicos
BIBLIOGRAFIA:
- Thibodeau, G. A. P., Thibodeau, K. T. G. A., & Patton, K. T. (1995). Anatomía y fisiología. Mosby-Doyma Libros,.
- Cingolani, H. E. (2000). Fisiología humana de Houssay. El ateneo.
-Tortora, G. J. D., Tortora, B. J., & Derrickson, B. (2006). Principios de anatomía y fisiología (No. 611: 612). Médica Panamericana,.
- West JB. (2009). Fisiología respiratoria. Editorial Lippincott Williams and Walters Kluver. Madrid


10 comentarios:
un blog muy completo
me pareció un blogs muy completo, me ha servido para reforzar afianzar conocimientos,que hemos visto durante nuestra carrera profesional de fisioterapia.
es evidente que se tomaron el tiempo para recopilar la información de una manera adecuado y organizada. creo que estos temas son fundamentales para esta carrera.
Excelente presentación, se puede observar unas buenas imágenes que nos permite entender un poco mas e ilustrar lo que se quiere decir en la información del Blog, donde nos permite tener una buena referencia bibliográfica del tema que se quiera abordar.
La información esta muy completa a cerca de los temas visto en clase
Es muy importante complementar la información con los demas blog, para aclarar las dudas
Tiene un resumen especifico de cada sistema que permite completar la información especifica a la comprensión de los temas vistos en clase. :)
El tema de ventilación mecánica es complicado, pero en este blog ustedes lo supieron redactar bien y así el lector puede entender mas fácil.
Gracias por la información
TODOS LOS TEMAS ESTÁN MUY COMPLETOS PERO ME GUSTO MUCHO LA PARTE DE VENTILACIÓN MECÁNICA.
Me gusta mucho los links que tienen para ampliar la informacion, interesantes libros
Para ser estudiantes tienen varios temas claros aun les falta complementar pero se pueden aclarar muchas dudas
Publicar un comentario